Du har lige skabt et lille mirakel – men midt i kærlighedsrusen kan et par centimeter ar på maven føles som et helt kapitel for sig. Måske gør det ondt, måske prikker det, eller måske spekulerer du bare på, hvordan det mon kommer til at se ud næste sommer på stranden. Uanset om du er nybagt mor eller flere måneder inde i dit kejsersnit-forløb, er du langt fra alene.
I denne guide stiller vi skarpt på den virkelighed, der følger med et kejsersnit: fra de første spæde helingsdage til den langstrakte modning af arret, som kan vare helt op til 18 måneder. Vi dykker ned i, hvad der er helt normalt – og hvornår du skal lytte til alarmklokkerne – samtidig med, at vi udstyrer dig med praktiske redskaber, så du kan:
- pleje dit sår trygt og sikkert de første 12 uger,
- forstå og arbejde med kroppens helingsfaser,
- lindre stramhed og skabe et blødere, mindre synligt ar over tid.
Lad os tage dig i hånden gennem processen, så du igen kan føle dig hjemme i din krop – og bære dit ar som det sejeste vidnesbyrd på dit moderskab. Klik videre og få de bedste råd fra Alt til Mor om, hvordan du mindsker arret efter kejsersnit – både udenpå og indeni.
Forstå dit kejsersnitar: helingsfaser, hvad der er normalt – og hvornår du skal søge hjælp
Dit kejsersnit er mere end blot et snit i huden – det er et lille kirurgisk mesterværk, der skal hele i flere lag. Jo bedre du forstår processen, jo nemmere er det at støtte kroppen undervejs.
Hvilket snit har du?
| Snittetype | Hvor sidder det? | Hyppighed | Særlige kendetegn |
|---|---|---|---|
| Pfannenstiel (”bikinisnittet”) | Tværgående, 2-3 cm over kønsbenet | ≈ 90 % af alle planlagte kejsersnit | Skjult i trussekanten, bedre kosmetisk resultat, lavere risiko for bristning senere |
| Lav vertikal | Lodret fra navlen og ned til pubes | Mindre hyppig (akutte situationer) | Hurtigere adgang til barnet, men mere synligt ar |
| Klassisk (høj vertikal) | Lodret i den øvre del af livmoderen | Sjælden (komplicerede tilfælde) | Større risiko for senere uterusruptur, længere helingstid |
Fra sår til modent ar – De tre helingsfaser
- Inflammationsfasen (0-7 dage)
Kroppen stopper blødningen og rydder vækster. Let rødme, hævelse og sviende fornemmelse er normalt. - Opbygningsfasen (1 uge – ca. 6 uger)
Kollagenfibre dannes som ”stillads”. Arret kan klø, stramme og være mørkerødt. - Modningsfasen (6 uger – 12-18 måneder)
Kollagen omorganiseres, arret bliver fladere og lysere. Endelig styrke nås først efter et år eller mere.
Hvad påvirker arrets udseende?
- Genetik & hudtype – mørkere hud eller asiatisk/afrikansk afstamning har højere tendens til keloid.
- Alder & hormoner
- Sårinfektion eller dårlig blodforsyning (fx rygning, diabetes).
- Mekanisk belastning – tunge løft, hoste uden at støtte maven.
- Sollys – UV gør unge ar mørkere og mere synlige.
Helt normale fornemmelser
Det er almindeligt at opleve:
- Prikken, kløe eller summen omkring arret
- Nedsat eller ”elektrisk” følesans i huden (kan vare måneder)
- Lidt hård knude eller kant under huden i de første uger
Normalt, hypertrofisk eller keloid?
- Normalt ar – fladt, bliver gradvist lysere og blødere.
- Hypertrofisk ar – hæver sig
inden for snittets grænser, rødt og kløende; kan ofte behandles med silikone eller massage. - Keloid ar – vokser ud over den oprindelige snitlinje, kan blive mørkt og fast; kræver ofte faglig behandling (laser, steroid).
Faresignaler – Kontakt læge eller jordemoder hvis du oplever:
- Tiltagende rødme, varme eller hævelse efter de første dage
- Pus, sivende væske eller ubehagelig lugt
- Feber over 38 °C eller influenzalignende symptomer
- Stærke, tiltagende smerter der ikke lindres af aftalt smertemedicin
- Åbning af såret eller synlige suturer/sting der løsner sig
- Pludselig blødning eller hævelse under huden
Er du i tvivl, så ring hellere en gang for meget – tidlig hjælp kan forebygge infektion og give dig et pænere, mere velfungerende ar i længden.
De første 12 uger: sårpleje, daglige vaner og skånsom start på bevægelse
De første 12 uger efter et kejsersnit handler om at give dit sår optimale betingelser for at lukke sig – og resten af kroppen blid bevægelse, så du kan vende stærkt tilbage til hverdagen uden unødigt arvæv, ubehag eller komplikationer.
1. Sårpleje: Ren, tør – Men ikke udtørret
- Hold såret rent: Skyl nænsomt i bruseren én gang dagligt med lunkent vand. Brug ikke svamp, skrubbehandske eller parfumeret sæbe direkte på snittet.
- Tør forsigtigt: Dup med et blødt håndklæde eller en steril kompres. Undgå at gnide.
- Plaster & suturer:
- Ofte får du et vandafvisende steri-strip eller lim, der må blive siddende 5-7 dage.
- Løse ender kan klippes, men hiv aldrig i dem.
- Særlige tråde eller clips fjernes hos læge/jordemoder, typisk dag 5-10.
- Hold området tørt mellem bad: Skift plaster, hvis det bliver fugtigt.
2. Bad, svømmehal & karbad
- Brusebad er ok fra dag ét, så længe vandet løber nedad – undgå højtryk direkte på såret.
- Vent med karbad, svømmehal, havvand og spa, til din læge har givet grønt lys (typisk 4-6 uger), da stillestående vand øger infektionsrisko.
3. Tøj & daglige vaner
- Bær blødt, åndbart bomuld eller seamless trusser med høj talje – ingen stram elastik, ingen jeans-linning på såret.
- Støt maven med en pude ved hoste, nys eller latter.
- Undgå løft tungere end baby + autostol (ca. 5-6 kg) de første 6 uger.
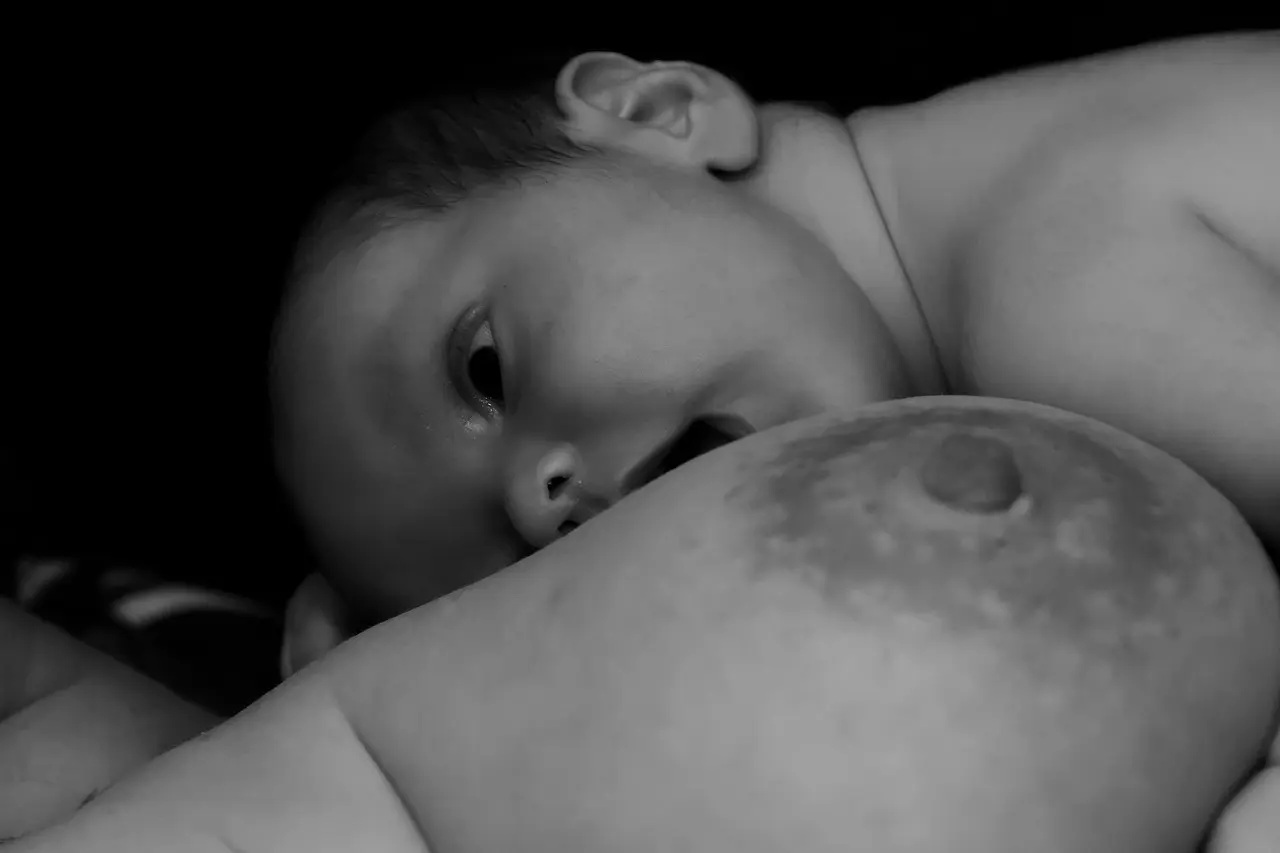
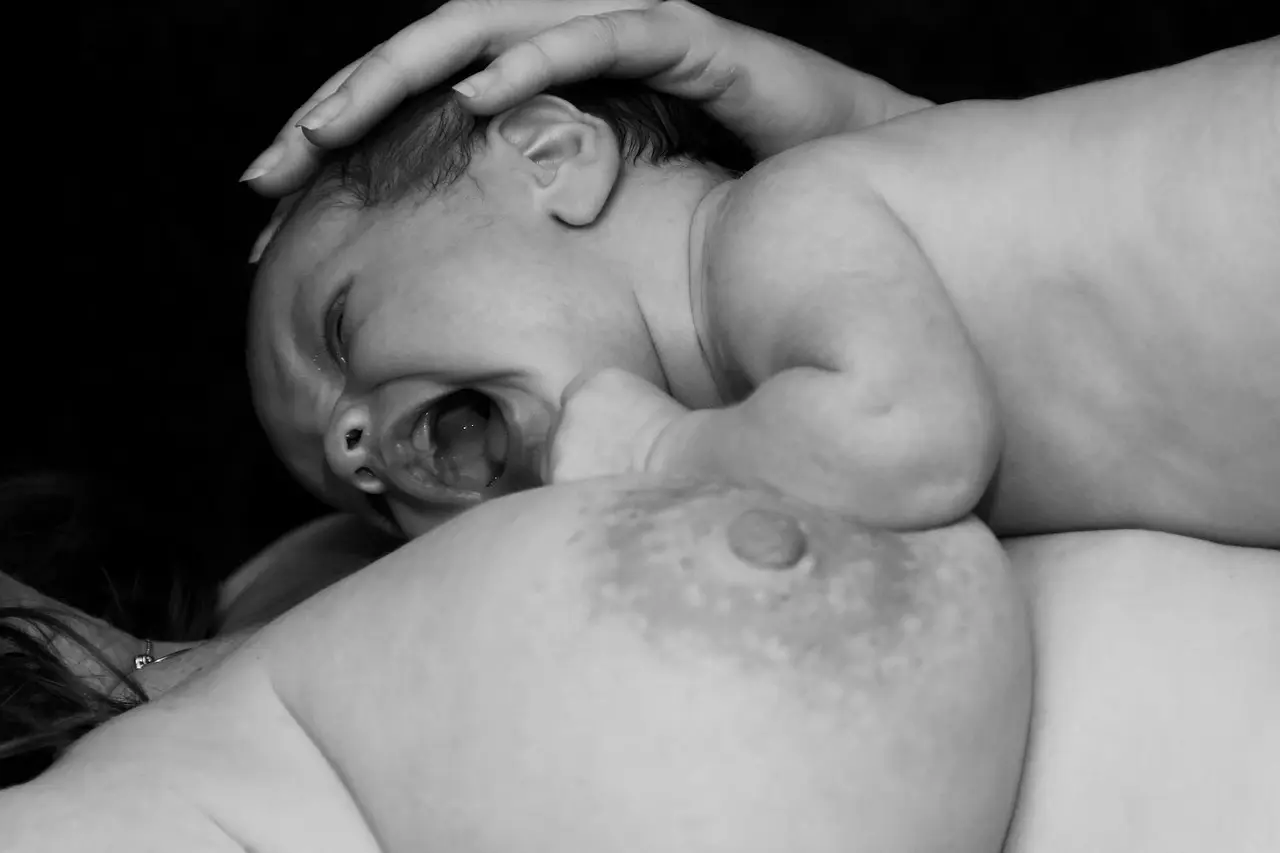
4. Ammestillinger der skåner arret
Prøv f.eks.:
- Sideleje: Du ligger på siden, baby parallelt med din krop → ingen vægt på maven.
- Krydset tvillinge-stilling (football hold): Baby under armen, fødderne bagud.
- Tilbagelænet ammestilling: Halvt liggende i sofaen, baby på din mave – tyngdekraften hjælper.
5. Smertelindring, kost & væske
Smerter skal være håndterbare; ellers spænder du op og hæmmer helingen. Følg ordineret plan fra hospitalet – ofte kombi af paracetamol og NSAID.
| Næringsstof | Hvorfor? | Gode kilder |
|---|---|---|
| Protein | Opbygger nyt væv | Kød, fisk, bælgfrugter, æg, mejeriprodukter |
| C-vitamin | Collagendannelse | Citrus, peberfrugt, kiwi, bær |
| Zink | Vævstilvækst & immunforsvar | Kød, kerner, fuldkorn, nødder |
| Væske | Transport af næringsstoffer | 2-3 l vand, suppler med ukrydret te |
6. Skånsom bevægelse – Uge for uge
0-2 uger: Kort gang rundt i hjemmet, hvil når du er træt. Fokus på dyb vejrtrækning og at rette dig op.
2-6 uger: Øg gangdistance lidt hver dag. Start med let bækkenbundsaktivering (*“klem-slip”* 10×, 3 sæt). Undgå pludselige rotationer og hop.
6-12 uger: Når du kan gå 30 min uden smerte, kan du indføre lette styrkeøvelser (f.eks. knæ-rul, bækkenløft). Overvej efterfødselshold/fysio, hvis du føler stramhed eller “træk” i arret.
7. Kropsholdning
Mange beskytter instinktivt snittet ved at falde sammen i overkroppen – det kan give ryg- og nakkesmerter. Tænk:
- Åben brystkasse, skuldre bagud/nedad.
- Let aktiveret kernemuskulatur (“løft navlen en anelse”).
- Vægt fordelt jævnt på begge fødder.
8. Introduktion til ar-massage
- Vent til huden er helt lukket, skorpeløs og uden rødme (typisk uge 4-6).
- Få først grønt lys af sygeplejerske/fysioterapeut.
- Start blidt 1-2 min dagligt med cirkulære strøg omkring (ikke direkte på) arret. Øg gradvist til tværfriktion og let løft af hudfolder.
9. Hvornår kan du genoptage mere?
- Træning med høj belastning: tidligst efter 12 uger og altid symptomstyret.
- Samleje: når du føler dig klar, såret er lukket, og blødningen (lochia) er ophørt – ofte 4-6 uger. Brug evt. behagelig stilling hvor du bestemmer dybden.
Husk: Tag små skridt, lyt til kroppen – og søg sundhedsfaglig hjælp, hvis du oplever øget smerte, feber, sivende væske eller pludselig rødme omkring arret.
Efter 3–18 måneder: arpleje, massage, solbeskyttelse og behandlingsmuligheder
Når dit kejsersnitar er fuldt lukket, og huden har været hel uden skorper i nogle uger, kan du begynde den langsigtede pleje, som især har betydning fra cirka 3 måneder og helt op til 18 måneder – den fase hvor vævet fortsat ombygges og blødgøres.
Silikone: Den mest veldokumenterede hjælp
- Hvordan: Vælg enten silikonegel (smøres i et tyndt lag 2 × dagligt) eller silikoneplader (klippes til og bæres 12-24 t/ døgn).
- Hvorfor: Silikone fastholder fugt, dæmper kløe, mindsker rødme og reducerer risiko for fortykkede, hævede (hypertrofiske) ar.
- Hvor længe: Minimum 3 måneder – gerne op til 6. Stop gradvist, hvis arret fortsat føles aktivt (rødt/irriteret).
Regelmæssig ar-massage
Vent, til din læge eller jordemoder har sagt god for, at alt er helet. Brug en neutral, parfumefri creme eller olie og massér 5 – 10 minutter dagligt:
- Cirkulær massage: Små cirkler hen over hele arret.
- Tværfriktion: Bevæg fingrene på tværs af arret for at “bryde” spændte fibre.
- Løft og rul: Løft forsigtigt hudfolden over arret op fra underlaget; rul den mellem fingrene for at forebygge adhærencer (sammenvoksninger).
Mærk efter – let ømhed er normalt, men skarpe smerter er et stop-tegn.
Fugtpleje og taping
- Fugt: En fed, uparfumeret creme morgen og aften holder huden smidig.
- Taping: Sportstape eller kinesiotape kan aflaste, når du begynder at træne. Lægges parallelt med arret uden at “trække” i huden.
Opbygning af kernestyrke og mobilitet
Vævet kan stramme og påvirke din holdning. En langsom, systematisk tilgang mindsker risiko for brok og rygsmerter:
- Bækkenbund & dyb mave: Start med let aktivering (”knibe” og ånd ud) i siddende eller liggende stilling.
- Progression: Øg med øvelser som glidende hæl, bentilt, ”dead bug” og senere planke-variationer.
- Hele kæden: Inkludér øvre ryg, hofter og åndedrætsøvelser.
- Fysioterapeut: Overvej faglig hjælp, hvis du oplever stramhed, sviende fornemmelse ved bevægelse eller usikkerhed omkring træning.
Solbeskyttelse – Det første år (og gerne derefter)
UV-stråler forværrer pigmenteringen og kan gøre arret mørkt for altid. Derfor:
- Smør SPF 50 på arret hver gang, det kan blive udsat – også bag en tynd T-shirt.
- Dæk med højtaljet badetøj, soltop eller løstsiddende bomuld, når solen står højt.
Når du bør kontakte en fagperson
- Arret bliver mere rødt, kløende eller hævet efter at have set pænt ud.
- Du mærker vedvarende sviende, stikkende smerter eller træk ned i underlivet/lænden.
- Fortykket, hårdt eller bulet arvæv (“hypertrofisk”) eller vækst ud over selve snittet (“keloid”).
- Følelsen af at huden hænger fast til underlaget – giver nedsat bevægelighed eller mavekramper.
Behandlingsmuligheder – Og realistiske forventninger
Ingen behandling kan fjerne et ar helt, men mange kan gøre det blødere og mindre synligt. Tal med din læge, hudlæge eller en specialiseret fysioterapeut om:
| Metode | Hvordan det virker | Hvornår |
|---|---|---|
| Laser (fraktioneret CO2, pulserende farvestof) | Nedbryder overskydende kollagen, stimulerer nyt. | Typisk fra 6 mdr. |
| Steroidinjektion | Dæmper betændelse og kollagenproduktion i tykkede/keloide ar. | Fra 3-4 mdr. |
| Microneedling | Små nåle skaber kontrollerede mikrotraumer, booster hudens egen reparation. | Fra 6 mdr. |
| Medicinsk silikone + kompression | Langvarigt tryk og fugt holder ar fladt. | Løbende |
| Manuel terapi (fys/osteopat) | Løsner adhærencer, forbedrer bevægelighed. | Når stramhed hæmmer funktion |
Forvent, at du ofte skal have 3-6 behandlinger med interval mellem for at se gradvise ændringer. Fuldt resultat vurderes først efter 12-18 måneder.
Husk: Kroppe heler forskelligt. Dit mål er et blødt, smertefrit og funktionsdygtigt ar – ikke nødvendigvis et usynligt et. Vedvarende, nænsom indsats giver de bedste chancer.